Charakterystyka neutrofili
- Pierwotne (azurofilne), będące mało liczną grupą, w ich skład wchodzą białka m.in.: mieloperoksydaza, defensywy czy kwaśne hydrolazy lizosomowe, czy proteazy.
- Wtórne (specyficzne), stanowią przeważająca liczbę, ok. 80 % wszystkich ziarnistości w neutrofilu. Występują tylko w neutrofilach, co stanowi istotny element diagnostyczny, w ich skład wchodzi alkaliczny fosfataza, będąca enzymem litycznym czy też laktoferyna.
- Trzeciorzędowe: ich głównym składnikiem jest żelatynaza B, ale zaliczamy do nich też m.in.: lidokainę czy lizozym.
- Wydzielnicze: albumina czy białka osocza, powstają na drodze endocytozy.
Rola neutrofili w organizmie
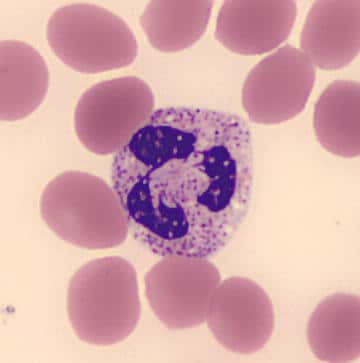
- fagocytozy,
- degranulacji,
- systemu NET (ang. neutrophil extracellular traps) — wyrzut zewnątrzkomórkowych sieci neutrofilowych.
Gdzie wytwarzane są neutrofile?
Fagocytoza – czym jest?
Proces NEUT
Śmierć neutrofili
Normy neutrofili
Niezwykle ważne jest, aby w organizmie utrzymywał się względnie stały poziom neutrocytów. Dlatego też, w badaniu krwi, przy jakichkolwiek zmianach w naszym organizmie czy pogorszeniu się stanu zdrowia istotne jest zwrócenie na nie uwagi.
Za prawidłowy poziom neutrofili uznaje się wartość: 1500-8000/µl badanej krwi i obliczany jest on, uwzględniając całkowitą liczbę leukocytów, gdzie neutrocyty stanowią ich ok. 70-80%.
Podwyższony poziom neutrocytów
Za podwyższony poziom neutrofili we krwi, uznaje się wartość powyżej 8000/ul. Taki stan zwany jest neutrofilią. Wiąże się to również z leukocytozą, ze względu na to, że neutrofile są jednymi z najliczniejszych form krwinek białych. Przekroczenie tej normy może być spowodowane istniejącą chorobą.
Choroby mogące odpowiadać za zwiększony poziom neutrofili we krwi:
- białaczka,
- zespół Downa,
- nowotwory,
- choroby autoimmunologiczne,
- krwotoki,
- infekcje bakteryjne, grzybicze, wirusowe,
- choroby endokrynologiczne i metaboliczne, np.: choroby tarczycowe, kwasica ketonowa, dna moczanowa,
- urazy,
- zespół rodzinnej neutrofilii,
- oparzenia.
Warto również wspomnieć, że przy niektórych fizjologicznych stanach, podwyższony poziom neutrocytów we krwi uznaje się za prawidłowy. Są to m.in.:
- ciąża i połóg,
- intensywny wysiłek fizyczny,
- przewlekły ból i stres,
- palenie papierosów czy spożywanie obfitych posiłków.
Obniżony poziom neutrocytów
Za niski poziom neutrocytów uważa się wartość poniżej 1500/ul Stan ten opisuje się jako neutropenię, czy nieco szerzej łączy się z leukopenią. Jest nieco częściej spotykana i może wiązać się zarówno z wadami wrodzonymi, jak i chorobami nabytymi.
Neutropenia związane z wadami wrodzonymi może wynikać z chorób takich jak: zespół Kostmanna (zespół pierwotnego niedoboru odporności), bielactwo w zespole Chediaka-Higashiego, zespołach karłowatości McKusicka czy przy neutropenii cyklicznej, nawracającej się w odstępach co 2-5 tygodni.
Natomiast neutropenia nabyta, może mieć miejsce przy takich przypadłościach jak: białaczka, infekcje wirusowe (np.: grypa), alkoholizm, niedobór witaminy B12, kwasu foliowego czy też w przypadku niekorzystnego działania niektórych leków oraz przy chemioterapii. Niski poziom neutrocytów może wiązać się również z przebiegiem AIDS, gruźlicy, powiększenia śledziony czy reumatoidalnego zapalenia stawów.
Czym objawia się niski poziom neutrofilów?
Objawami, które mogą wskazywać na niski poziom neutrocytów są nawracające infekcje, np.: zapalenie zatok, tchawicy czy płuc, liczne owrzodzenia jamy ustnej, stany zapalne skóry czy tkanek miękkich narządów wewnętrznych, przewlekłego zapalenia układu moczowego. Jeśli takie przypadłości mają miejsca, konieczne jest wykonanie niezbędnych badań w celu potwierdzenia bądź wykluczenia neutropenii.
U dzieci, neutropenia występuję w okresie noworodkowym i zwykle samoistnie mija. Ma to związek z tym, że fizjologicznie po porodzie ilość elementów morfotycznych spada, a następnie wzrasta od pierwszego roku życia aż do dziesiątego, w którym to osiąga wartości odpowiednie. Tak więc, u noworodka poziom neutrofili oscyluje w granicach 6000/µl. Z kolei u jednorocznego dziecka ten poziom przypada na 1000/µl. Wkolejnych latach wykazuje tendencje wzrostową.
W pierwszej kolejności przy diagnostyce należy właśnie podejrzewać neutropenię fizjologiczną lub nabytą. Na patologiczny niski stan neutrocytów u dziecka, mogą wpływać niektóre choroby. Zaliczamy do nich: infekcje bakteryjne, wirusowe czy nawet przewlekły stres. Dopiero potem istotne jest zwrócenie uwagi na nieco trudniejsze przypadki chorobowe, tj.: białaczka czy choroby autoimmunologiczne i podjęcie odpowiednich sposobów diagnostyki i leczenia.
Diagnostyka neutropenii
Neutropenię można wykryć przy badaniu krwi, jej morfologii. Cel badania jest dość jasny. Istotne jest zwrócenie uwagi nie tylko na kluczowe parametry, ale również na całkowity obraz, zarówno budowy neutrocytów, jak i wartości. Dlatego też taka diagnostyka powinna odbywać się pod nadzorem lekarza. Będzie on mógł prawidłowo zobrazować wyniki badania i nakreślić dalsze ewentualne leczenie.
W niektórych przypadkach delikatne odchylenie od wskazanej normy może być niekoniecznie patologicznych stanem. Zatem konsultacja ze specjalistą w tej dziedzinie będzie konieczna. Warto też dodać, że oprócz standardowej morfologii krwi istotnym będzie też wykonanie innych pobocznych badań, gdzie możliwe będzie wykluczenie chorób genetycznych lub autoimmunologicznych, takich jak HIV czy HCV oraz zlecenie dodatkowych parametrów do zbadania, takich jak wartość witaminy B12 czy kwasu foliowego we krwi.